夫妻共患特殊类型急性药物性肝损伤——肝窦阻塞综合征(病例讨论)
—— 作者:丁惠国 范春蕾 时间:2016-05-26
阅读数:
224
丁惠国,范春蕾 首都医科大学附属北京佑安医院肝病消化中心
肝小静脉闭塞病(veno-occlusive disease of the liver,VOD)又称肝窦阻塞综合征(sinusoidal obstruction syndrome,SOS),是由某些原因所致内皮细胞损伤,导致肝窦和/和肝小叶中央静脉和小叶下静脉末端非血栓性阻塞(肝静脉主干或下腔静脉阻塞命名为布-加综合征,Budd-Chiari Syndrome,BCS),是急性药物性肝损害及骨髓移植最严重的并发症。1920年本病最早在南非被报道,1954年因肝脏病理多有小叶中央静脉闭塞故被命名为VOD,2007年更名为SOS,因其最早、最根本的病理改变是肝窦内皮损伤致肝窦阻塞,而不是小叶中央静脉受损。本病可发生于任何年龄,以2~5岁儿童进行骨髓移植时多见。
病因及发病机制
本病常与误食含吡咯双烷生物碱的植物、大量化疗药物、骨髓移植等有关。
含吡咯双烷生物碱类植物:如千里光(又名狗舌草)、猪尿豆、胡椒醛(又名天芥菜)、野百合(土三七)等,这些植物对人和动物的肝脏均有损害作用,其作用机制目前尚未阐明,可能与吡咯双烷生物碱使肝细胞的RNA聚合酶活性、RNA合成减少、DNA横向断裂有关。我国报道的SOS患者中,30%~40%与食含吡咯双烷生物碱的中药有关。
化学药物:许多化疗药物如长春新碱、阿糖胞苷、氮烯咪胺、6-硫基嘌呤、硫唑嘌呤、硫鸟嘌呤、乌拉坦、白消安、丝裂霉素等均可引起本病。
骨髓移植:引起本病可能是由于大剂量化学药物预处理损伤了终末肝小静脉和肝血窦的内皮细胞,也可能与配型不合或同种异基因移植有关。在北美、西欧和亚洲大部分地区,SOS是骨髓移植的重要并发症。
其他:口服过量维生素A、砷、避孕药、雌激素和黄曲霉素可导致本病,酒精性肝病、家族性免疫缺陷综合征等因素也与本病有关。造血干细胞移植发生SOS患者的病理学研究证实,SOS患者中有相当一部分无中央静脉堵塞,轻—中度、重度SOS的患者中分别有55%、75%可见中央静脉堵塞。这些病理发现提示SOS是肝窦内皮细胞水平的循环阻塞,中央静脉阻塞常与更严重的疾病有关。野百合碱诱导的SOS鼠模型也证实肝窦内皮细胞破坏,肝窦堵塞,是SOS发展的前提条件。研究显示,野百合碱类吡啶生物碱对肝窦内皮细胞有直接的毒性作用。
临床表现
本病主要表现为肝流出道受阻,酷似布加综合征,出现肝肿大、腹水、水肿和黄疸。
急性期 药物、接受骨髓移植者或造血干细胞移植引起者,多在用药后3周左右发病。表现为突发性肝区剧烈疼痛、腹胀、腹水、黄疸、肝脏迅速增大且有明显压痛,体重增加。可伴有发热、纳差、恶心、呕吐、腹泻和脾脏肿大。严重者可出现肝功能损害,甚至发生肝性脑病和多脏器功能衰竭。
亚急性期 表现为持久性肝肿大,反复出现腹水,部分患者可伴有脾肿大或不同程度肝功能异常。
慢性期 表现为门静脉高压症状和肝功能不全,与其他原因肝硬化或布-加综合征相似。
临床严重程度分类
SOS临床分为轻、中、重度,其分度标准依赖临床过程。轻度SOS无明显症状与体征,中度SOS肝脏功能明显损害,需要积极治疗,重度SOS病情进展快,病死率几乎100%。
轻度:符合诊断标准,不需要过多的液体治疗,也无需药物治疗肝区痛,可自限。
中度:肝损害的证据及SOS诊断标准,需要较多的液体治疗,并需用药物治疗肝曲痛,但可完全恢复。
重度:导致死亡或者经过100天都不会恢复。
诊断与鉴别诊断
诊断本病并无特异性指标,诊断SOS的要点:①发病前有食用含吡咯双烷生物碱的植物史、化疗史或骨髓移植史,一般用药后30天左右发病;②出现突发性进行性肝脏肿大伴触痛、腹水、黄疸等临床表现;③特征性增强CT/MRI表现。SOS主要应与BCS鉴别,其次应与肝硬化、心源性肝淤血等疾病鉴别。BCS也属于肝静脉流出道阻塞病(hepatic venous outflow tract obstruction,HVOTO)。HVOTO根据发病位置分为小肝静脉型(hepatic veins,HV),即SOS;肝静脉主干、下腔静脉型(inferior vena cava,IVC)以及它们的任意组合型。不同的类别HVOTO在临床表现和地域分配上有区别。通常,单纯IVC和IVC/HV联合阻塞主要发生在亚洲,而单纯HV阻塞主要发生在西方国家。BCS分为继发BCS和原发BCS,前者与静脉外的病变(良、恶性肿瘤、脓肿、囊肿等)压迫或侵袭有关,后者与原发性静脉疾病(血栓或静脉炎)相关。
因此,鉴别的要点是临床医生必须仔细询问病史,确定患者是否有SOS的危险因素或应用已报道毒性药物,SOS与BCS应该容易鉴别。临床诊断可参考骨髓干细胞移植后SOS的诊断标准(表1)。
表1. 造血干细胞移植后SOS的临床诊断标准
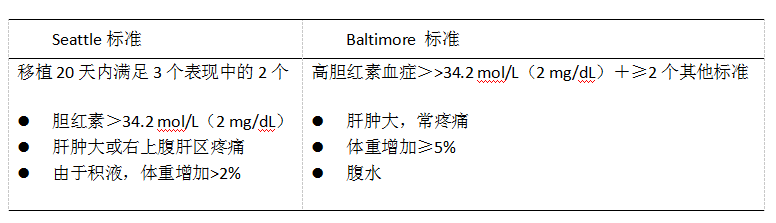

当诊断不能明确时,经静脉肝活检和HVPG测量来确立诊断。经皮肝穿刺活检在血小板减少症、凝血障碍和腹水患者中是禁忌证,经静脉肝活检联合用闭塞性球囊技术测量HVPG区分SOS和移植物抗宿主病非常重要。以肝活检病理作为金标准,HVPG>10 mmHg诊断SOS的敏感性>90%,阳性预测值>85%,并发症发生率为7%~18%,病死率为0~3%。因此,HVPG在SOS诊断与治疗选择及预后判断中是重要的临床监测指标。
预防与治疗
预防
多个随机对照临床试验观察了肝素、低分子量肝素、前列腺素E1、熊去氧胆酸及己酮可可碱预防SOS的疗效及安全性。这些患者给予肝素输注或低分子量肝素肌肉注射很安全,一些中心常规静脉给予肝素或经皮低分子量肝素来预防SOS,两个随机研究发现非致死性SOS的发生减少。一项荟萃分析显示使用预防性抗凝治疗,非致死性SOS的风险减少没有统计学意义。当然,需要有SOS高危患者的随机对照试验来确定肝素是否能真正在总体人群水平降低SOS的风险,更重要的是降低致死性SOS的风险。
2个随机试验及荟萃分析报道了熊去氧胆酸可降低SOS的发生率,提示了预防性使用熊去氧胆酸能有效预防SOS。前列腺素E1、己酮可可碱并无益于SOS的预防,一项随机试验显示N-乙酰半胱氨酸也无益于SOS的预防。
治疗
本病无特异的治疗方法。有明确病因者应予以去除或避免再接触,积极控制感染、腹水等相关并发症。急性期可用抗凝疗法,前列腺素E1(prostaglandin E1,PGE1)、肝素或低分子肝素、组织纤溶酶原活化因子(tissue plasminogen activator,tPA)、糖皮质激素有一定效果,也可联合应用。tPA有致死性大出血的风险,不推荐使用。糖皮质激素需要权衡利弊,特别伴腹水或感染患者,临床也推荐常规应用。对有腹水者要限制钠盐和水分摄入、补充白蛋白及利尿剂治疗。慢性期且存在上消化道出血者可考虑行门体分流术、经颈静脉肝内门腔静脉分流术(TIPS)或食道静脉曲张内镜下治疗,但是急性期SOS患者进行TIPS可增加其病死率。TIPS保护了BCS患者的肝功能,但不影响SOS的结果。在BCS综合征中,因淤血引起的肝细胞坏死可通过对肝脏脉管系统的减压而缓解,但是在SOS中,肝细胞的损害是由因肝窦水平上堵塞导致缺血而引起,通过各种治疗来保护肝窦内皮能够完全防止肝窦堵塞和肝细胞坏死,静脉减压也不能改善肝细胞功能。尽管对SOS患者行TIPS能减少腹水,但无益于生存。肝衰竭和晚期肝硬化者考虑肝移植。但是值得注意,SOS患者通常会伴随原发恶性疾病,其原发疾病本身是肝移植的禁忌证。
去纤苷酸(defibrotide,DF)是来源于猪肠道黏膜DNA解聚成的单链寡脱氧核糖核酸的混合物,20世纪80年代的研究提示,去纤苷酸具有抗休克、抗缺血、抗炎症及对内皮细胞的保护作用,包括促进内皮细胞释放类二十烷、一氧化氮或组织纤溶酶原激活剂,减少内皮细胞释放纤溶酶原激活剂抑制剂1(PAI-1),干扰血小板、中性粒细胞或单核细胞附着于内皮细胞以拮抗腺苷受体的作用。近期去纤苷酸多中心试验显示,中—重度伴器官功能衰竭SOS患者,应用去纤苷酸后患者100天存活率为31%~43%。这些非对照试验提示,与tPA不同,去纤苷酸可能对伴有多器官衰竭的SOS患者有较多益处,没有高危出血的副作用。目前被认为是治疗SOS非常有希望的药物。
本文报告夫妻SOS治疗要点:积极有效控制感染的同时,早期应用低分子肝素0.3 mL,q12h肌肉注射,并口服熊去氧胆酸,取得了很好的治疗效果,尚无文献报道。
预后
SOS患者预后与肝脏损害程度及原发疾病有关。SOS具有一定的自限性,10%~20%的患者死于肝衰竭和食道静脉曲张破裂出血,部分发展为肝硬化。急性SOS患者早期有效治疗后,6月左右肝脏及血管病变可以完全恢复正常。预后差的因素包括高血清ALT水平、HVPG及伴随多器官衰竭。同时,SOS是一个伴有显著病死率的医源性并发症,对于医务人员来说是一个令人沮丧的问题。
总之,临床医生应该认识SOS的危险因素、病因及临床特征,重视药物性肝损伤的特殊类型——肝脏血管病变。早期诊断SOS、早期应用抗凝药物及改善微循环药物、早期控制感染及相关并发症是治疗本病的关键,抗凝治疗挑战是平衡获益和风险。
标签:
病例讨论
热点聚焦
药物性肝损伤
发表评论
全部评论
